診療内容
診療科目:眼科
対象となる主な疾患
- 近視・遠視・乱視(きんし・えんし・らんし)
 近視は、手元にピントが合い遠くが見づらくなる目。
近視は、手元にピントが合い遠くが見づらくなる目。
遠視は、遠くにピントが合い手元が見づらくなる目。
乱視は、どこを見ていてもなんとなくぼやける目。
いずれも視力検査で判定します。
視力不良の際は、メガネ等での適正な矯正が望ましいです。
当院では、メガネの処方箋をお出ししておりますので、お気軽にご相談下さい。- 老眼(ろうがん)
- 目の重要な働きとして、見たいものに焦点を合わせる(ピントを合わせる)動きがあります。
目の中の小さな部品が動いたり、中にある小さなレンズが膨らんだり平たくなったりすることで焦点を合わせています。
この働きが、年齢とともに弱まった状態を老眼といいます。
髪が白くなったり、シワが増えたりするのと同じことで、一種の加齢現象です。
今までよりも物を離して見ないと見にくくなったりしてきたら、老眼の可能性があります。 - 白内障(はくないしょう)
 目の中には、水晶体(すいしょうたい)と呼ばれるカメラのレンズのようなものが入っています。
目の中には、水晶体(すいしょうたい)と呼ばれるカメラのレンズのようなものが入っています。
ここが年齢とともに濁ってくるのを白内障といいます。
白内障による視力低下で日常生活に不自由が出てきたら手術が必要になります。
当院では、白内障の日帰り手術(水晶体再建術)や多焦点眼内レンズなどの先進医療を施行しています。
フェムトセカンドレーザー白内障手術をご希望の方は、尼崎院をご紹介させて頂きます。
尼崎院HPはこちら>>- 緑内障(りょくないしょう)
 ものを見るための神経(視神経)が徐々に傷んでしまって、見えない場所が少しずつ増えてくる病気です。
ものを見るための神経(視神経)が徐々に傷んでしまって、見えない場所が少しずつ増えてくる病気です。
神経は約100万本あり、それらが少しずつ傷むので、初期の頃は自分で気がつきません。
当院では、視野(しや)検査など緑内障のための検査機器も揃えております。
治療は目薬が主で、目薬が効かなければ手術をすることもあります。
緑内障手術はこちら>>- ドライアイ(どらいあい)
 ドライアイは多彩な症状が出る病気です。
ドライアイは多彩な症状が出る病気です。
目がショボショボする等の乾きの症状の他にも、まぶしい、痛い、目の奥が熱い、目を閉じると楽、涙目になる、等です。
診察室で、涙の分泌、分布状況等で判定し診断します。
目薬や涙点プラグ等の治療があります。- 飛蚊症(ひぶんしょう)
- 視界の中に、虫のようなものが飛んで見える・糸くずのようなものが動いて見える、などといった表現をなさる方が多いです。
目の中には、硝子体(しょうしたい)というゼリー状のものが入っています。
そこに、年齢とともに濁った部分ができてきます。
これが目の奥に影を落としていることが、多くの場合原因として挙げられます。
また、目の奥の方に病気が潜んでいることもあるので、目の奥の眼底検査を受けて頂きます。
目の奥は、ひとみを通じて見せて頂きます。
ということは、瞳が大きいほど十分に検査ができます。
特別な目薬で瞳を大きく広げて、眼底検査をさせて頂きます。
この検査の後は4~5時間ほどの間、手元のピントが合わず、まぶしくなります。
検査ご希望の際はお車やバイク、自転車などでのご来院は避けていただくようお願い申し上げます。 - 角膜の病気(かくまくのびょうき)
- いわゆる黒目のことを角膜といいます。
角膜に傷がついてしまったり、ばい菌がついてしまったりすることがあります。
コンタクトレンズの誤った使用やゴミなどの異物混入が原因となります。
痛みなどの症状がある時はお早めにご来院下さい。 - 結膜炎(けつまくえん)
 結膜とは、いわゆる白目の“眼球結膜”と上下のまぶたの裏の“眼瞼結膜”とがありますが、ここに何らかの原因で炎症を起こしたものを結膜炎といいます。
結膜とは、いわゆる白目の“眼球結膜”と上下のまぶたの裏の“眼瞼結膜”とがありますが、ここに何らかの原因で炎症を起こしたものを結膜炎といいます。
原因は大まかに分けると3つになります。
- ばい菌
- アレルギー
- アデノウイルスというウイルス
目薬で治療します。
2. アレルギーとは、何かに対して過敏に反応している状態です。
例えば、その「何か」がスギ花粉であったら、いわゆる「花粉症」です。
「何か」はたくさん種類があります。
ハウスダスト・ダニといったどこにでもあるものや犬やネコ、雑草の花粉・コンタクトレンズの汚れなど…「何か」に反応すると、目はかゆくなったり、腫れたり、痛くなったりします。
目薬や飲み薬での治療になります。
3. 流行り目(はやりめ)といわれるほど、人に移りやすい結膜炎です。
症状は、水っぽい目やに・痛み・涙などです。
症状が出てから約2週間で治りますが、症状のある間は人に移す可能性があります。
空気感染はしませんが、目やにや涙を介して移ります。
かかってしまったら、頻繁に手を洗い、他の人とタオルを共用しない等の注意が必要です。
プールには入れません。
ウイルスに効く薬はないのですが、別のばい菌がついてこじれないように抗生物質の目薬をさして頂きます。
また、少しでも早く治るように、炎症を抑える目薬をさして頂くこともあります。- 麦粒腫(ばくりゅうしゅ)、霰粒腫(さんりゅうしゅ)
 目のふちに近いところに出来るできものです。
目のふちに近いところに出来るできものです。
麦粒腫はめばちこ等とも呼ばれ、ばい菌が原因ですが、霰粒腫は非ばい菌性です。
治療は目薬や飲み薬が主体となりますが、大きさによっては針でつついたり、メスで切開したりします。- 結膜下出血(けつまくかしゅっけつ)
- 白目が真っ赤になるものです。
白目の部分に血液が溜まって赤くなっており、約1週間程で自然に吸収されます。
ただ、結膜下出血と非常によく似た病気で、きちんと治療の必要なものがありますので、「ああ、またあれか」と思わずにぜひご受診ください。 - 加齢黄斑変性症(かれいおうはんへんせいしょう)
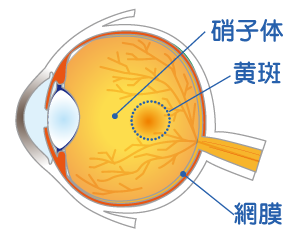 眼底には網膜(もうまく)という膜がありますが、特にその中心部を黄斑(おうはん)といいます。
眼底には網膜(もうまく)という膜がありますが、特にその中心部を黄斑(おうはん)といいます。
年齢によって黄斑が傷むのが加齢黄斑変性症です。
ものが歪んで見えるなどの自覚症状があれば検査をお勧めします。- 網膜剥離(もうまくはくり)
- 眼底にある網膜ですが、何らかの原因ではがれてくることがあります。
そうすると、その部分で受け持っていた視野は欠けてしまいます。
放置するとどんどんはがれてしまって何も見えなくなってしまいます。
初期のうちはレーザー治療ではがれを押さえられますが、進行すると硝子体手術や強膜内陥(きょうまくないかん)術などの手術加療が必要になります。 - 黄斑上膜(おうはんじょうまく)
- 眼底にある網膜の黄斑部の上に、膜ができてしまうことがあります。
加齢黄斑変性症と同じく、ものが歪んで見えたりするようになってしまいますので、自覚症状がありましたら検査を受けられるのが望ましいです。 - 糖尿病網膜症(とうにょうびょうもうまくしょう)
- 糖尿病の三大合併症は、糖尿病網膜症、糖尿病神経障害、糖尿病腎症です。
特に眼科では眼底検査をして糖尿病網膜症があるかないかを診察します。
血糖値の管理が一番大事ですが、初期のうちは自覚症状がありませんので、眼底検査を定期的に受けましょう。
もし糖尿病網膜症があれば進行しないようにすることが必要です。
治療には、レーザー治療や硝子体注射による治療、硝子体手術などがあります。 - 翼状片(よくじょうへん)
- 翼状片とは、白目の表面を覆っている半透明の膜である結膜が、目頭(めがしら)の方から黒目に三角形状に入り込んでくる病気です。自覚症状としては充血や異物感などがあります。
原因は不明ですが、高齢者に多く病気の発生には紫外線が関係しているといわれています。
大きさが小さいうちは経過観察で十分ですが、大きくなると視力に影響が出てくることがあるため外科的に切除します。
※当院でも手術加療可能ですのでご希望の方はお気軽にご相談ください。 - 眼瞼痙攣(がんけんけいれん)
- まぶたがピクピク動くという軽いものから、まぶたが開かなくなるという症状まで様々ですが、まぶしいといったドライアイと非常に似通った症状にもなります。
眼鏡・コンタクトレンズについて
 初めての眼鏡・コンタクトレンズをご希望の方は、受付終了時間の60分前までにお越しください。
初めての眼鏡・コンタクトレンズをご希望の方は、受付終了時間の60分前までにお越しください。
眼鏡・コンタクトレンズにはいろいろな銘柄がありますが、それぞれに一長一短があります。
ある人にとっては最善のレンズでも、他の人には合わないこともあります。
患者様のライフスタイルやこだわり、眼鏡・コンタクトレンズに求めておられるもの、目の状態など総合的に考え合わせて、患者様にとって最適な眼鏡・コンタクトレンズ選びのお手伝いをいたします。
画一的な眼鏡・コンタクトレンズ処方は致しません。
ICL(有水晶体眼内レンズ)について
※現在、検査、手術は尼崎院にて実施
- 【梅田院にて】視能訓練士による無料カウンセリング実施中!
- 様々な疑問にお答えします。
- ネット予約はこちらから
ICL(有水晶体眼内レンズ:implantable Collamer Lens)手術は眼球内の虹彩と水晶体の間(後房)にレンズを移植して近視を治す方法です。LASIKでは角膜を削ることで近視を矯正するため、角膜の厚みが薄い患者さんや高度近視の方は適応から外れてしまいます。ICLでは、角膜を削ることなく眼内にレンズを移植して直接近視矯正しますので、LASIK適応外の患者さんにはよい矯正手段となります。
ICLは、STAAR社によって開発されました。1997年にヨーロッパでCEマーク(安全性の指標)を取得、2001年にはカナダ、2002年には韓国、2005年にはアメリカなど、すでに64カ国で認可を受け得ています。日本では、2010年2月厚生労働省の認可を受け使用されるようになりました。近年、ICL手術は急速に普及してきており、全世界で100万件以上の実績があります。
そうした背景としては、LASIKにはないメリットが多くあり、また長期データではLASIKよりも視力の維持が優れているという報告が散見されるようになっていることがあります。
参考ページ:ICL研究会
利点
- レーシックでは矯正できない強度近視など、ほぼすべての矯正が可能
- 角膜が薄い症例や円錐角膜などLASIK適応外の症例でも可能
- LASIKでは生じやすい高次収差の増加が少ない
- コントラスト感度の低下やハローやグレアの発生が少ない
- LASIKと異なり術後の戻りがほとんどなく(LASIKでは約3%)、長期的に視力が安定しやすい
- LASIKとは異なり、ICLを取り出せば元の眼の状態に戻せる
- 加齢とともに白内障が生じた場合でも、通常通りの白内障手術が可能(LASIK後の白内障手術では、眼内レンズ度数ずれが生じやすく、見え方も不安定になりやすい)
しかし、LASIKと異なり、眼の中にレンズを移植する”手術”になりますので、欠点としては、
- 眼内炎などの炎症が生じる可能性
- 軽度な近視など微細な矯正には適していない
- 移植するレンズが高いため、費用が高価になってしまう
などが、LASIKと比べての欠点といえるかと思います。
ICLの素材
ICLはHEMAとコラーゲンの共重合体素材“コラマー(Collamer)”から作られています。“コラマー”の可視領域光線透過性は約90±5%であり、また387nm以下の紫外線を90%以上カットする特性があります。また、”コラマー”に含有するコラーゲンにより、“コラマー”自体がマイナス電荷を帯び、タンパク質などのマイナス荷電粒子を反発し寄せにくくしており、眼内に移植された際にも長期にわたり安定しやすい生体適合性の高い素材でできています。
適応条件
ICLの適応ガイドライン
(適応)
- 21歳から45歳まで
- 術前等価球面度数が-6.0D以上の強度近視(慎重適応:等価球面度数が-15.0D以上)
(禁忌)
- 21歳未満
- 術前1年以内の屈折変化が0.5Dを超える患者(視力が不安定な患者)
- 前房深度が2.8mm未満
- コラーゲンに対する過敏症(アレルギー)既往
- 角膜内皮障害
- フックス角膜変性症
- 眼疾患のある場合(角膜疾患、白内障、緑内障、虹彩炎、ぶどう膜炎、網膜疾患、その他視力に影響する進行性の病変など)
- 全身疾患のある場合(インスリン依存性糖尿病など)
- 妊娠中や授乳期
- 不正乱視疑い、もしくは既往(円錐角膜など)
- 片眼が弱視または失明
- 他の屈折矯正手術または、内眼手術歴のある方
- その他、医師が不適当と判断した場合
ICLの手術方法
※現在、検査、手術は尼崎院にて実施
- 散瞳剤を点眼して瞳孔を広げます。
- 点眼麻酔薬を点眼します。
- 約3mmの切開層を作り、そこからICLを折りたたんで挿入します。
- ICLを虹彩の下に固定します。
- 切開層は縫合せず終了。
この一連の手術は、15分程度で終了します。
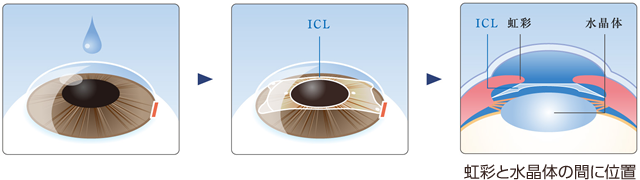
(現在のICLはholeがついており、従来手術前に行っていたレーザー虹彩切開術は不要になりました。現在のICLの手術では、手術前の処置はなく、ICLを角膜小切開層から挿入するだけの10-15分程度手術です。)
検査・手術・治療の流れ
※現在、検査、手術は尼崎院にて実施
- 適応検査(検査所要時間 約2時間)
検査・手術・治療の流れ
ICLの手術の適応となるのかどうか、眼を詳しく検査します。また、患者さんの希望がICLにて解決するかどうか、十分にカウンセリングも行います。
この際、瞳孔を広げる目薬(散瞳剤)を用いての検査を行いますので、検査後4-5時間程度調節麻痺のため見えにくくなります。検査当日は、車やバイクなどの運転は控え、公共交通機関などで来院願います。
主な検査内容
- 自覚的屈折検査(患者さんの裸眼視力、レンズを用いての最高視力、そして遠方視力だけではなく、近方視力も調べます。)
- 他覚的屈折検査(機械を用いて、近視、遠視、乱視を調べていきます。)
- 視力検査(自覚的屈折検査、他覚的屈折検査を参考に視力を測定していきます。老眼年齢の患者さんでは、近方視力を測定してICL挿入後の見え方を実感してもらいます。)
- 眼圧検査(目に空気を当てて、目の硬さを測定します。)
- 角膜形状解析(角膜の前後面の形状・角膜の厚さ・前房深度・角膜直径を測定します。)
- 角膜内皮細胞測定(角膜内皮細胞数を測定します。)
- 前房深度測定、眼軸長測定(ICLの度数を決めるのに必要な検査となります。)
- 瞳孔径測定(明室、暗室における瞳孔(ひとみ)の大きさを測定します。)
- 前眼部・眼底検査
この際、コンタクトレンズを使用されている方は、コンタクトレンズをある一定期間中止した上での検査がありますので、ご注意ください。
ハードコンタクトレンズは3週間の中止、ソフトコンタクトレンズは2週間の中止が必要になります。コンタクトレンズは目の形状を変形させ、本来の目の度数に狂いを生じさせる原因になります。正確なICL度数決定、ICL術後視力をよりよいものにするために必要となりますので、ご注意ください。
- 第1回目 術前検査(自由診療 5,500円:税込)
- ICLの度数を調べる検査を行います。手術後の見え方をよりよいものにするためには、ICLの度数のずれをできるだけ少なくすることが大切です。薬剤にて調節を麻痺させた上での精密な屈折検査も行いますので、車などでの来院は避けてください。また、やや時間がかかる検査(2時間程度)となりますので、お時間に余裕を持って来院ください。調節麻痺作用が最大24時間続きますので、翌日のご予定などもご確認ください。
主な検査内容
- 他覚的屈折検査(機械を用いて近視、遠視、乱視を調べます。)
- 現用眼鏡の視力検査
- 自覚的屈折検査(患者さんの裸眼視力、矯正視力を精密に何度も計測します。)
- 角膜直径の測定(前眼部OCTにて、最も適切なICLサイズを計算します。)
- 優位眼測定
- 眼圧検査(目に空気を当てて、目の硬さを測定します。)
- 角膜形状解析(角膜の前後面の形状・角膜の厚さ・前房深度・角膜直径を測定します。)
- 角膜内皮細胞測定(角膜内皮細胞数を測定します。)
- 前房深度測定、眼軸長測定(ICLのサイズを決めるのに必要な検査となります。)
- 瞳孔径測定(明室、暗室における瞳孔(ひとみ)の大きさを測定します。
- 調節麻痺後の屈折検査(眼の調節を麻痺させた状態で屈折検査を行います。)
- 診察(術前説明・前眼部・眼底検査)・手術日決定
- 第2回目 術前検査(自由診療 5,500円:税込)
- 1回目の術前検査で得られた検査データを参考に、ICLの見え方をご相談、発注レンズ度数、サイズを最終決定します。
主な検査内容
- 他覚的屈折検査(機械を用いて近視、遠視、乱視を調べます。)
- 自覚的屈折検査(患者さんの裸眼視力、矯正視力を調べます。)
- 角膜直径の測定(前眼部OCTにて、最も適切なICLサイズを計算します。)
- ICLの最終度数を決定
- 診察
- 手術3日前から手術前日まで(手術の準備)
- 手術3日前から点眼を開始します。これは、眼表面の常在菌をなるべく少なくして、手術時の感染症を防ぐ目的があります。
風邪などひかないように体調を整えて、手術当日来院ください。
- 手術当日の注意点
-
- 手術当日は、手術1時間前までに軽めの食事で済ませてください。
- できるだけ前あきが可能な、リラックスできる服装で来院ください。
- 女性の方は、お化粧はしないで来院ください。
- 手術は日帰り手術ですが、術後の見え方は不安定ですので、公共交通機関などで来院してください。
- 手術終了後に使用する目を保護するめがねを忘れずにお持ちください。
- 手術前検査・準備
-
- 視力検査
- 眼圧検査
- 瞳を広げる点眼薬(散瞳薬)で、瞳孔を広げます。また、同時に点眼麻酔薬と目の消毒薬を点眼していきます。
- 手術室に入るとお手洗いには行けなくなりますので、入室前までにトイレを済ませておいてください。
- 血圧など全身状態を確認します。場合によっては、緊張を和らげる内服薬を使用する場合があります。
- 手術室
-
- リクライニング式の手術椅子に座ります。顔全体を覆う清潔な布がかけられます。手術する目は、開瞼器という手術器具で開きます。手術中、目の表面には、麻酔薬や消毒薬、水などをかけながら手術を進めていきます。手術時に作成する切開の大きさは約3mm程度です。手術は顕微鏡下で行われますので、ややまぶしい感じはありますが、力を抜いて両眼を軽く開けるようにしててください。ICLを挿入まで、片眼約10-15分程度です。
- 手術中は目を動かしたり、頭を急に動かすことは非常に危険です。もし、痛み、咳が出る、など何か症状がありましたら、動くことなく口頭で伝えてください。
- 術後診察
-
- 術後5-10分程度安静後、診察を行います。ICLのレンズの位置、固定状態をチェックし、問題がなければそのまま帰宅していただけます。
- 手術後、眼圧が上昇することがまれにあります。その際は、点滴や内服薬を使用する場合があり、帰宅まで時間がかかります。また、挿入したICLの位置異常やサイズの変更が望ましい場合、再度手術室にてレンズの入れ替えや位置修正を行う場合があります。
- 手術当日から自宅で点眼薬をはじめてもらいます。
- 術後翌日以降の術後検診
-
- 点眼薬を手術後1ヶ月ほど行います。
- 診察は、術後翌日、2-3日後、1週間後、1ヶ月後、3ヶ月後、6ヶ月後で受けてもらいます。
手術費用(税込)
※価格は税込価格です
| ICL(乱視なし) | 片眼 275,000円 | 両眼 550,000円 |
|---|---|---|
| 乱視用ICL | 片眼 330,000円 | 両眼 660,000円 |
- 手術前検査費用は1回につき、5,500円(税込)となります。
- 手術代金には手術費、手術後6ヶ月の検診費用、手術に伴う薬代、が含まれます。
- 手術費用は手術当日に現金でのご精算となります。ICL発注後に患者さんのご都合でキャンセルされる場合、メーカー返品にかかる費用をご負担いただく場合がございますのでご注意ください。
ICL治療の医療費控除
医療費控除の詳細については下記資料をご覧ください。
ICLの説明動画
眼内コンタクトレンズ治療 アニメーション(日本語音声字幕付) from Visian ICL on Vimeo.
眼内コンタクトレンズ治療プロモーション映像(日本語音声字幕付) from Visian ICL on Vimeo.
角膜を削らない視力回復眼内コンタクトレンズ(ICL)治療 from Visian ICL on Vimeo.
オルソケラトロジーについて
特殊なデザインの高酸素透過性コンタクトレンズを用い、角膜の形状を矯正し、視力を回復させる角膜矯正法のことです。
LASIKは屈折矯正としてはよく知られている治療方法です。
これは、角膜の表面を削りやや平坦にすることで近視などを矯正する方法です。
オルソケラトロジーでの理論もLASIKに類しており、オルソケラトロジーレンズで角膜表面形状をLASIK後のようなやや平坦な形状にかえることで近視を矯正しています。
LASIKは一度してしまうと元の眼に戻せませんが、オルソケラトロジーは、レンズの装用をやめれば、元の眼に戻せる点で、安全な矯正方法といえます。
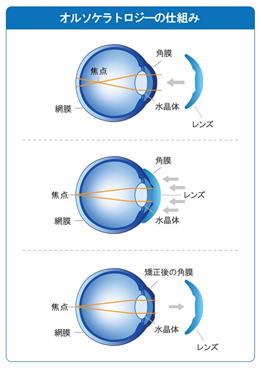 [就寝前]
[就寝前]
就寝前にレンズを装着
[睡眠中]
睡眠中に角膜が矯正される
[翌日]
朝起床時にレンズを外し⇒視力回復
いままでのコンタクトレンズとは逆の使い方で、夜寝る時にレンズを装用し、朝起きて外すだけで角膜の形状が変化し視力が回復します。回復した視力は一定期間維持され、日中は裸眼でも良く見えるようになります。画期的な最新の近視矯正法として、現在世界的に注目を浴びています。
医療費控除の対象になりますので、10万円を越した費用は補助が得られます。
詳しくはこちら↓の国税庁による回答ページをご覧下さい。
オルソケラトロジー(角膜矯正療法)による近視治療に係る費用の医療費控除
No.1122 医療費控除の対象となる医療費|国税庁 (nta.go.jp)(2021.5現在)
オルソケラトロジーのメリット
メガネやコンタクトレンズが煩わしい方へ
職業上メガネの使用が難しかったり、「時間がたつとゴロゴロする」「夕方になると充血しがち」等、コンタクトレンズの不快感から解放されたい方へ
裸眼でスポーツを楽しみたい方へ
野球・サッカー等のスポーツや、水泳・サーフィン・スキューバーダイビング等の水中のスポーツをされる方へ、裸眼で安全にスポーツを楽しめます。
外科的手術のレーシック等に抵抗がある方へ
「手術なのでやはりこわい」「術後の感染症などが不安」という方へ。オルソケラトロジーなら、レンズの装用を中止すれば角膜は元の状態に戻りますので安心です。
近視進行の抑制効果があります
オルソケラトロジーを継続すると、近視の進行が抑制できる可能性があります。
(ここ最近、オルソケラトロジーによる近視抑制効果が論文等で報告されています)
取り扱いは簡単
レンズの取り扱いは一般のハードコンタクトレンズと同様です。 また、夜間装用なので、日中装用のようにホコリやゴミなどが目に入ることもなく目への負担やレンズを破損・紛失するリスクも少なくなります。
オルソケラトロジーの安全性
オルソケラトロジーは、アメリカで30年以上前から研究・施術され、現在、アメリカ・ヨーロッパ・アジアを中心に、世界各国でその安全性と効果が認められ、実施されております。
レーシック等の外科的手術と異なり、レンズの装用を中止すれば、角膜の形状は元に戻りますので、安心してお使いいただけます。
また、日中装用のコンタクトレンズとくらべても、夜間の装用なので、ほこり等が目に入ったりせず、レンズを紛失する心配も減るなど、安全・快適にお使いいただくことが出来、リスクは一般のコンタクトレンズと同等またはそれ以下となります。
当院で使用しているオルソケラトロジーレンズは「αオルソK」です。

http://www.alphacl.co.jp/general/orthokeratology/about.html
αオルソ-Kは、2009年に日本で初めて厚労省から承認取得したオルソケラトロジーです。
基本構造は同じですが、角膜乱視にも合わせることが出来るデザインのレンズもご用意できます。
治療スケジュール
- 1.適応検査のご予約(予約制)
- 初診は、お電話にてご予約が必要となります。(072-686-5535)
現在ハードコンタクトレンズをお使いの方は、2週間使用を中止していただく必要がございます。
- 2.適応検査(2時間程度かかります)
- オルソケラトロジー治療が可能かどうか適応検査を受けます。
主に、視力検査・角膜形状解析検査・細隙灯顕微鏡検査(医師の診察)・治療の流れ・費用・メリット&デメリットの説明・実際にレンズを装用してのご体験・装用練習・洗浄方法の説明等を行います。
- 3.本人様用オルソケラトロジーレンズ発注
- 検査結果をもとに、オルソケラトロジーレンズを制作します。2-3日程度で到着します。
- 4.治療開始(治療費用をお支払いいただきます)
- 検診は、治療翌日、1週間後、以後1週間から1ヵ月経過を見てまいります。
裸眼視力の改善が乏しい場合や、医師の指示で治療レンズの変更を行うこともございます。(治療費に含みます)
- 5.定期健診(3か月毎)
- 角膜形状解析・視力検査・診察・レンズの傷汚れのチェックを行います。
費用
健康保険適応外のため、自費診療扱いとなります。
片眼:71,500円 両眼:143,000円 (税込)
オルソケラトロジーレンズ代金、1ヶ月分の洗浄液やレンズケースなどのケア用品、点眼薬、1ヶ月までの検査費用を含みます。
※1ヶ月以降のケア用品代金は別途必要になります。
※1ヶ月以降の定期健診費用は自費診療で1回550円となります。(投薬のない場合)
投薬治療が必要な場合は、点眼薬も実費となります。院内でお渡しできるよう準備しております。
※治療開始1か月以内にご本人様の都合、医師の判断で治療を中断する場合は、オルソケラトロジーレンズを回収の上、1か月分の治療費・検査費用22,000円を差し引いた金額をご返金させていただきます。
(回収するオルソケラトロジーレンズを紛失している場合は1枚あたり33,000円を差し引かせていただきます)
※レンズ紛失時・破損時レンズ代金:1枚33,000円 (税込)
「近視抑制治療」(低濃度アトロピン0.01%点眼薬)との併用も可能です。
よくあるご質問
- すぐに視力は回復しますか?
- 若年の方で、比較的近視が軽ければ、約1時間のレンズ装用で1.0以上に矯正できることもあります。年齢や近視の度合いなど個人差によりますが、適応範囲の方では、ほとんどの方が1週間前後で十分な視力を得られます。
- レンズの扱いは難しくないですか?
- 多少注意を要しますが、基本的な扱いは通常のハードコンタクトレンズを変わりません。
- レンズの装用は痛くないでしょうか?
- 通常のコンタクトレンズ同様、レンズに慣れるまでは装用感が気になることがあります。痛みや違和感が続く場合はご相談ください。
- オルソケラトロジー治療はどんな人に向いていますか?
- スポーツをされている方、コンタクトレンズや眼鏡の装用が煩わしい方、職業上または資格取得のために裸眼視力が必要な方に適しています。また、眼鏡やコンタクトレンズ使用患者で、短期間で近視が進行している場合、オルソケラトロジーの治療により近視が抑制される可能性があります。
- オルソケラトロジー治療に向かない人はどんな人でしょうか?
- 強度の近視・乱視の方や他の眼疾患のある方には適応できない場合があります。いずれも適応検査の結果をもとに判断します。
- オルソケラトロジーの適応かどうかわかりますか?
- 詳しくは、適応検査を行った後にお答えしますが、詳細は日本コンタクトレンズ学会から出ております「オルソケラトロジーガイドライン」を参照ください。
低濃度アトロピン0.01%点眼薬を用いた近視抑制治療について
当院では小児期における近視の進行抑制を目的とした点眼治療を行っております。
治療について
日本では2人に1人が近視と言われています。先進国において近視は視力障害の主要な原因であり、近視は主に小児期に進行します。また、高度な近視の場合は、視力喪失、黄斑変性症、網膜剥離、緑内障などの眼疾患に発展する可能性があります。
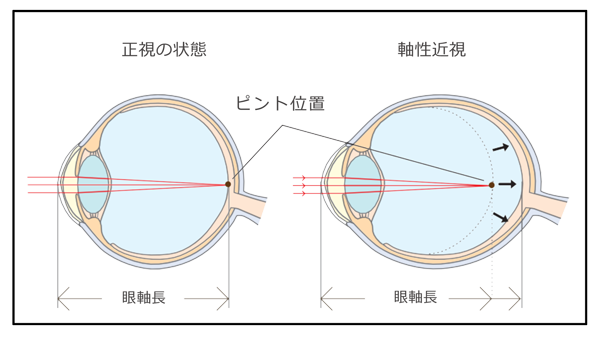
近視は眼球が楕円形に伸び(眼軸長が伸びる)ピントの位置がずれることで生じる軸性近視のケースが多く(図)、一度眼軸が伸びてしまうと、戻ることがありません。そのため、眼軸の伸びを抑えることが近視の進行を抑制するうえで重要です。
アトロピン配合点眼薬には眼軸の伸展を抑制する効果があるといわれ、近視の進行を遅らせることが統計的にも臨床的にも有意義な効果が確認されています。アトロピン1%点眼を使用した近視治療は 1960年から行われていますが、散瞳(瞳孔が拡がる状態)によるまぶしさ、目の調節機能(ピントを合わせる機能)の低下による読み書きの困難、アレルギー症状、不快感などの副作用がありました。
近年アジア諸国において、低濃度アトロピン点眼は近視の進行抑制効果が約60%程度あると報告され、副作用もほぼないことが確認されました。このことから当院では、低濃度アトロピン点眼液を使用した小児期の近視進行抑制治療を行っています。
※本治療は近視の進行を抑制するものであり、近視が全く進行しないわけではありません。
治療の対象
・12歳以下の学童
・中等度(-6.0D)以下の近視の方
・3か月毎の定期通院が可能な方
治療に使う点眼薬
 ・低濃度アトロピン点眼薬
・低濃度アトロピン点眼薬
※0.01%アトロピン点眼薬5㎖
・点眼方法 両眼1日1回点眼 (1カ月に1本使い切り)
治療の流れ
- 適応検査(治療の対象であるかを検査・診察で確認します。)(要予約)
- 検査内容
(屈折 角膜形状解析 矯正視力 細隙灯顕微鏡 眼底検査等)
適応が問題なければ、治療内容の説明を行い、点眼薬の使用を開始します。
・点眼後の副作用について
点眼薬使用開始後に眩しさ、手元の見えにくさ、アレルギー症状(目のかゆみ、充血、皮膚の炎症)、動悸、その他の気になる症状がありましたら当院までご連絡ください。
- 定期検査(1週間後)(要予約)
- ・検査、診断、点眼薬使用後の状況を確認し、異常がなければ点眼薬を追加処方します。
・点眼薬による異常が認められた場合は治療を中止する場合があります。
- 定期検査(1カ月後)(要予約)
- ・検査、診断、点眼薬を処方します。
・3カ月毎に定期検査を行います。(定期的に視力検査を行い治療を評価します。)
・治療は2年以上継続していただくことをお勧めいたします。
・1回にお渡しできる点眼薬の本数は3本までです。
治療の費用
| 治療費用(検査・診断・薬剤費用) | |
|---|---|
| 適応検査 | 3,300円(税込) |
| 1週検査費用 | 550円(税込) |
| 定期検査費用(3カ月毎) | 550円(税込) |
| 点眼薬(1本) | 3,970円(税込) |
※2024年6月1日より、納入価格高騰のため上記価格へ変更となりました。何卒ご了承お願い申し上げます。
※この治療は自由診療です。
(保険診療や子ども医療費助成制度は適応されません。)
※オルソケラトロジー治療と低濃度アトロピン治療併用も可能です。
※予約制です。
参考資料① 低濃度アトロピン 0.01%点眼薬について »
参考資料② 低濃度アトロピン 0.01%点眼薬が選ばれる理由とは? »
参考資料③ 子どもの近視とその治療 »
抗VEGF療法(眼内への注射)
加齢黄斑変性症、糖尿病網膜症、網膜静脈閉塞症などの眼底疾患により黄斑部浮腫をきたしている場合は、網膜内の毛細血管から血液成分が漏れ出すのを促すVEGF(血管内皮増殖因子)という物質が原因となって引き起こされますので、このVEGFの働きを抑える薬剤を眼内に注射するこで血液成分の漏れを抑制します。
※血管新生緑内障や未熟児網膜症などにも抗VEGF療法の適応がありますが個々の患者様の状況に応じて近隣の医療機関と連携を図りながら治療させていただきます。
セカンドオピニオンについて
当院ではセカンドオピニオン外来を受け付けております。
セカンドオピニオンとは第二の意見という意味です。現在診療中の疾患について主治医(前医)の先生以外の医師に意見を求めることをいいます。
その場合まずは、主治医(前医)の先生に診療情報提供書を作成してもらい各種検査資料等をご準備して頂きます。
これは患者様のこれまでの検査結果や治療経過を出来るだけ詳細かつ客観的に把握する必要がありますので予めご理解下さいませ。
当院でセカンドオピニオンをご希望の方は主治医(前医)の先生からの診療情報提供書をご持参ください。
また逆に当院での診断、治療方針等について、他医院の先生の意見も聞きたい方は、ご遠慮なくおっしゃってください。当院での検査結果、治療状況等をまとめました診療情報提供書を作成致します。